Резюме
В статье приводятся данные об эпидемиологии неалкогольной жировой болезни печени, в том числе в отдельных группах больных, обзор методов диагностики и терапии. Рассмотрены преимущества неинвазивных методов обследования, их область применения и возможности использования для скрининга в группах риска.
Ключевые слова: неалкогольная жировая болезнь печени, стеатоз печени, неалкогольный стеатогепатит, эластометрия печени, ФиброМакс
Введение, актуальность, распространенность
Несмотря на достижения медицины и науки в целом, проблема ранней диагностики заболеваний печени остается крайне актуальной.
Среди всех пациентов с заболеваниями печени особый пул составляют больные неалкогольной жировой болезнью печени (НАЖБП), особенно на ранней стадии. В случае заболевания печени вследствие других причин это можно относительно легко увидеть, оценив лишь результаты рутинных лабораторных проб (цитолитическую активность в биохимическом анализе крови, положительные маркеры вирусных гепатитов и пр.), в то время как стеатоз – состояние, которое невозможно диагностировать рутинными методами, и таких пациентов даже врачи зачастую не рассматривают как больных, нуждающихся в углубленном обследовании в отношении заболеваний печени, однако, процесс фиброзирования уже идет и требует пристального внимания.
НАЖБП развивается вследствие избыточного отложения липидов в клетках печени более чем 5% от общей ее массы и диагностируется в случае, если отсутствует алкогольный фактор. Заболевание может быть выявлено как на ранней стадии (стеатоз и стеатогепатит), так и на стадии цирроза печени (ЦП) [1НАСГ].
Впервые об этой проблеме упоминается еще в 60-х годах прошлого столетия: в печени больных сахарным диабетом 2 типа (СД2) были выявлены морфологические признаки, схожие с таковыми при алкогольном поражении – жировая инфильтрация и некрозы гепатоцитов.
Истинная распространенность данной нозологии остается неизвестной вследствие сложности диагностики начальной ее стадии – стеатоза печени (СП). Отсутствие цитолитической активности в биохимическом анализе крови и признаков изменений паренхимы печени по данным УЗИ далеко не всегда гарантируют отсутствие заболевания печени – а это именно тот перечень обследования, который рутинно выполняется на амбулаторном этапе.
Появление новых неинвазивных методов диагностики позволило составить более объективное представление о распространенности в популяции заболеваний печени в целом и НАЖБП в частности. Все чаще врачи используют в своей работе эластометрию печени для определения стадии фиброза печени (ФП), появился новый метод для определения степени жировой инфильтрации — эластометрия с функцией САР (КПУЗ-контролируемый параметр ультразвукового затухания), а также различные серологические тесты, которые позволяют диагностировать «скрытый» стеатоз [2 НАСГ,3 НАСГ
Результаты эпидемиологических исследований ошеломляющие: до трети населения развитых стран имеют НАЖБП, что, безусловно, представляет собой огромную медицинскую и социально-экономическую проблему.
Масштабные исследования, посвященные данной проблеме, проводились в России: серия открытых многоцентровых рандомизированных исследований DIREG начиная с 2008 года дали результаты, сопоставимые с общемировыми данными: распространенность НАЖБП в российской популяции варьирует от 20 до 37% в зависимости от района, времени исследования и других факторов. Наибольшее количество больных отмечено среди лиц среднего возраста: от 35 до 45 лет [4 НАСГ].
Среди лиц с СД2 этот показатель особенно высок: по данным разных авторов, распространенность НАЖБП у данной категории больных достигает 95% [1 НАСГ]. Поэтому абсолютно все пациенты с СД2 нуждаются в углубленном обследовании в отношении заболеваний печени.
Прогрессирование фиброза при жировой инфильтрации и отсутствии воспалительной активности идет не столь быстрыми темпами, как при других заболеваниях печени (аутоиммунные болезни, HCV/HBV-инфекция и другие), однако, скрытое развитие процесса в течение длительного времени приводит к значимому ФП, вплоть до цирротической трансформации [5 НАСГ].
Большинство исследователей сходятся во мнении, что именно развитие некровоспалительной реакции в гепатоцитах является ключевой стадией НАЖБП: при развитии неалкогольного стеатогепатита (НАСГ) темп прогрессирования фиброза печени значимо возрастает.
В 2004 году были представлены результаты исследования, посвященного вопросам фиброгенеза при НАЖБП: 22 пациентам с ожирением проводилась повторная биопсия печени с интервалом от 3 до 14 лет, в результате чего было зафиксировано прогрессирование фиброза у 30 % исследуемых с НАСГ, отсутствие прогрессирования – у 70%, причем частота ожирения в первой группе была значительно выше (86% против 27%) [6 НАСГ].
Учитывая столь высокие показатели распространенности ожирения, СД2, артериальной гипертонии, метаболического синдрома (МС) как факторов риска НАЖБП, а также имеющиеся данные эпидемиологических исследований, проблема НАЖБП не может не вызывать пристального интереса со стороны медицинского сообщества.
Патогенез
Патогенез неалкогольной жировой болезни печени остается до конца не ясным, несмотря на огромное количество исследований, посвященных данному вопросу.
Не вызывает сомнения тот факт, что на сегодняшний день имеется острая необходимость поиска эффективных фармакоагентов, способных купировать или приостановить развитие стеатоза и фиброза у данной группы больных, что требует более глубокого изучения патогенеза НАЖБП.
Большинство авторов в качестве основополагающей теории патогенеза НАЖБП признают теорию инсулинорезистентности: уже доказана четкая взаимосвязь между накоплением липидов в гепатоцитах и уменьшением чувствительности к инсулину. Теория двух ударов предполагает, что за накоплением липидов в гепатоцитах следует развитие окислительного стресса, некроза клеток и фиброза.
С разработкой методов геномного секвенирования стало возможным изучение и роли кишечной микрофлоры в патогенезе заболеваний печени, и, в частности, НАЖБП. На сегодняшний день имеются данные о значении липополисахаридов грамм-отрицательных бактерий, которые попадают в портальный кровоток, активируют TLR4-рецепторы и инициируют каскад иммунных реакций, приводя к развитию воспаления и ФП [7 НАСГ].
Не меньшее значение имеют и генетические факторы: уже расшифрованы гены GCKR, LYPLAL1, PNPLA3 и ряд других, определяющих наследственную предрасположенность к неалкогольной жировой болезни печени [8 НАСГ].
Диагностика
В течение многих лет эталонным методом диагностики заболеваний печени оставалась пункционная биопсия печени, и до настоящего времени в некоторых клинических ситуациях без нее не обойтись, несмотря на ряд ограничений в ее использовании. Но вместе с тем, на сегодняшний день в распоряжении врача имеется большой арсенал средств и методов, от своевременности использования которых зачастую зависит успех в лечении. Поэтому в настоящее время взгляд практических врачей все больше обращается в сторону неинвазивных методов диагностики, появление которых дало возможность выявлять процесс на ранних стадиях, а также включить определение стадии фиброза в скрининг при любых заболеваниях печени, что существенно влияет на сроки и качество диагностики.
Среди неинвазивных методик выделяют физические (это определение плотности печени на аппарате FibroScan) и биологические — различные лабораторные тесты [9 НАСГ, 10 НАСГ].
Эластометрия печени позволяет быстро установить стадию фиброза, а при наличии аппарата с функцией CAP – и степень стеатоза. Простота выполнения и доступность делают метод все более популярным. Вместе с тем следует помнить, что выполнять исследование должен специалист с большим опытом работы (это операторозависимый метод), есть ограничения для людей с ожирением (возможно завышение показателей плотности печени за счет избыточной подкожно-жировой клетчатки) и ряд противопоказаний (высокая цитолитическая активность, асцит) [11 НАСГ].
Лабораторные тесты лишены ряда недостатков, присущих эластометрии: повсеместная доступность и независимость от оператора, хорошая межлабораторная воспроизводимость, точные результаты у людей с повышенным индексом массы тела (ИМТ).
Среди серологических тестов наибольшую популярность приобрела панель тестов ФиброМакс французской компании Биопредиктив.
Данный метод явился результатом более чем 20-летнего труда профессора Т. Пойнара, патенты на изобретение принадлежат группе государственных медицинских учреждений Парижа, а использование панели ФиброМакс рекомендовано министерством здравоохранения Франции.
C помощью ФиброМакс можно определить стадию фиброза, степень стеатоза, уровень некровоспалительной активности воспаления, а также установить наличие факторов МС и активности за счет влияния алкоголя [12 НАСГ].
При выполнении анализа отмечаются лабораторные показатели пациента, его пол, возраст, ИМТ, на основании чего рассчитываются результаты, которые отображаются в соответственном столбце. К каждому исследованию прилагается страница с интерпретациями теста.
Делается тест просто: пациент сдает кровь и сообщает свой рост, вес и дату рождения. Результат обрабатывается на официальном сайте компании, после чего выдается заключение.
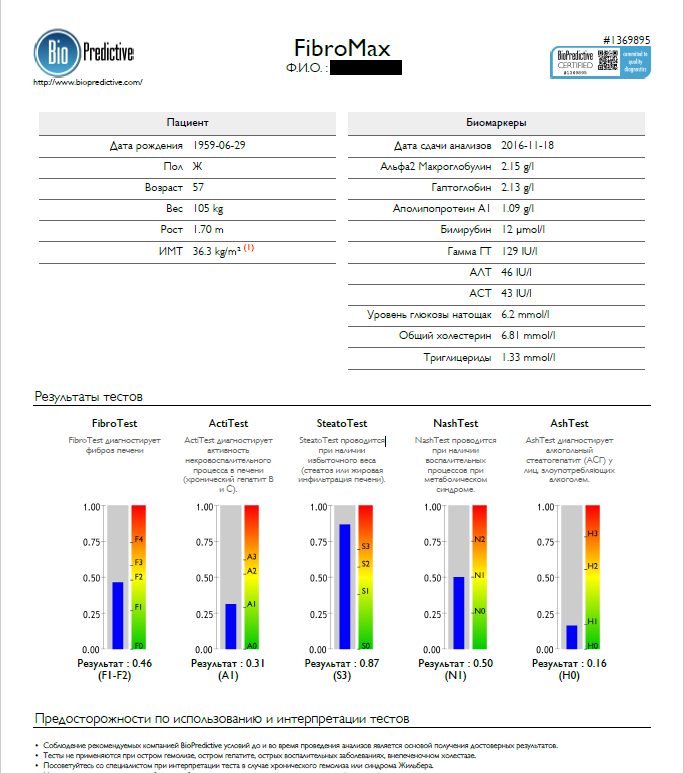
Рис.1
Для расчета помимо рутинных лабораторных показателей, используются специфические маркеры фиброза: аполипопротеин, альфа-2-макроглобулин и гаптоглобин. Огромным преимуществом метода является его хорошая воспроизводимость в любой лаборатории, не зависимость от квалификации специалиста, который его выполняет, как, например, при проведении морфологического исследования, УЗИ или эластометрии.
В случае, если пациенту не требуется расширенное исследование и диагноз ясен, можно провести ФиброТест, где используется меньше лабораторных показателей и рассчитывается только стадия фиброза и активность. В этом случае результат будет представлен в виде 2-х столбиков [13 НАСГ].
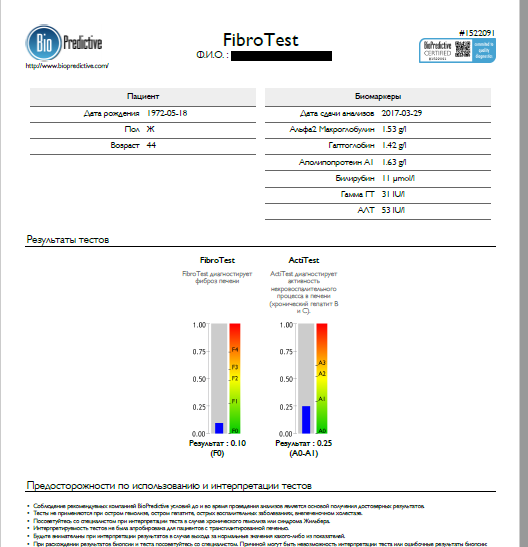
Рис.2
Хотелось бы подчеркнуть, что ФиброМакс – простой в исполнении, безопасный, и эффективный метод для скрининга в группах риска. И в первую очередь, это касается пациентов с СД2 и ожирением. СП при своей огромной распространенности, остается крайне сложным для диагностики, особенно на ранней стадии.
Широко используется в повседневной практике метод ультразвукового исследования печени, который, однако, имеет ряд ограничений: не выявляет проблему при наличии стеатоза менее 30%, а также часто малоинформативен у пациентов с избыточной массой тела, метеоризмом. Еще в 2005 году было доказано, что достоверность СтеатоТеста в определении стеатоза значительно превышает таковую для УЗИ: AUROC 0,78 против 0,65. Таким же образом, изолированное определение АЛТ или ГГТП уступают СтеатоТесту [14 НАСГ].
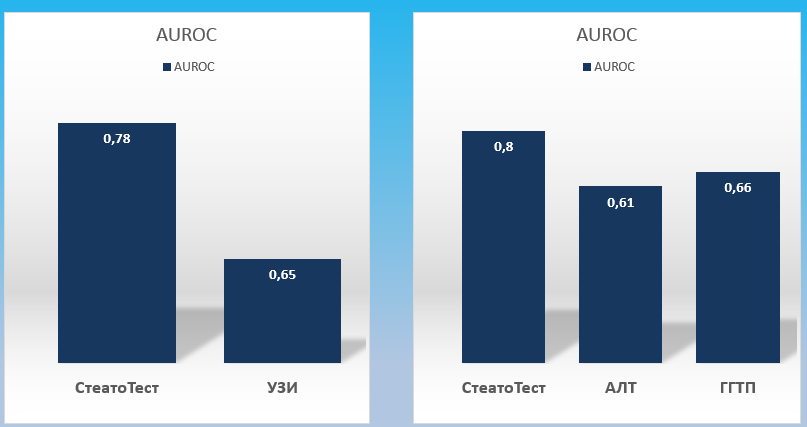
Рис.3
Масштабное исследование, включавшее более 1100 пациентов, было проведено во Франции: обследован 1131 больной СД2, проведена оценка фиброза и стеатоза печени методом ФиброМакс, в результате чего было показано, что 4% больных СД2 без предшествующего заболевания печени уже имеют продвинутый фиброз (F3 – F4). А у 4 пациентов был выявлен гепатоцеллюлярный рак [15 НАСГ].
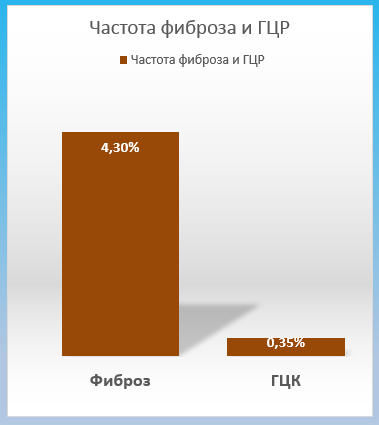
Рис.4
Наши собственные данные также подтверждают необходимость углубленного обследования пациентов в отношении заболевания печени в группах риска.
Исследование, направленное на выявление распространенности НАЖБП среди пациентов эндокринологического стационара, проходящих лечение по поводу СД2, проходит в Московском клиническом научном центре им. А.С. Логинова.
Результаты обследования 96 пациентов с СД2 показали, что по 96.3% обследуемых имеют СП по данным СтеатоТеста, в 14% случаев у больных СД2 на скрининговом этапе выявлен ЦП по данным ФиброТеста [16 НАСГ].
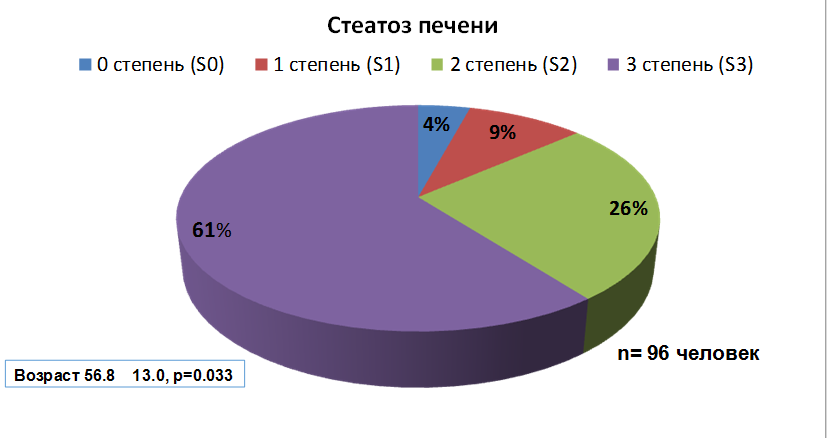
Рис.5
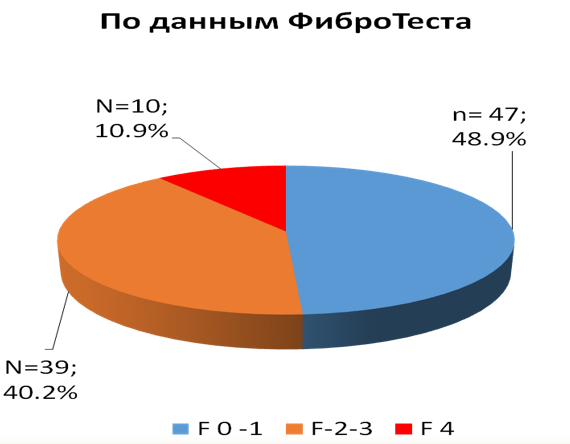
Рис.6
Лечение
Коррекция образа жизни является ключевым звеном в терапии НАЖБП: доказано, что физическая нагрузка (регулярные аэробные упражнения), а также снижение веса уменьшают степень стеатоза, замедляют прогрессирование фиброза печени и значимо улучшают прогноз (уровень доказательности А) [17 НАСГ].
Однако, не для всех пациентов приемлемы немедикаментозные методы, поэтому поиск новых фармакоагентов для лечения НАЖБП необходим, и активно проводится.
В разные годы прошлого века изучалось влияние инсулиносенситайзеров, пентоксифиллина, пиоглитазона, урсодезоксихолевой (УДХК) и обетихолевой кислот (ОХК), адеметионина, витамина Е, полиненасыщеных жирных кислот и других препаратов, однако, ни один из них не может быть рекомендован, как достоверно эффективный [17,18 НАСГ].
В целом лекарственная терапия назначается при прогрессировании НАСГ, на ранней стадии процесса при наличии факторов риска (возраст старше 50 лет, СД2, МС, повышенный уровень АЛТ и ГГТП), а также при высокой активности процесса (трансаминазная активность, высокая активность по данным ФиброМакса) [17 НАСГ].
Согласно рекомендациям Европейской и Американской ассоциаций по изучению болезней печени, в лечении НАСГ у пациентов без цирроза и СД может использоваться витамин Е, причем как критерий эффективности предлагается оценивать уровень АЛТ у пациентов с исходным его повышением: если в течение 6 месяцев терапии трансаминазная активность сохраняется — лечение отменяют. Хотелось бы, подчеркнуть, что имеются редкие сообщения о фактах нежелательных явлений терапии, долгосрочных же исследований не проводилось [20 НАСГ].
Применение УДХК безопасно и обосновано у пациентов с синдромом холестаза, однако, данных об улучшении гистологической картины пока не получено [21,22,23 НАСГ].
Перспективным представляет применение обетихолевой кислоты: препарат одобрен FDA в США для лечения первичного билиарного холангита, изучение его эффектов при НАЖБП продолжается. Так, в исследовании с участием 141 пациента с НАЖБП зафиксировано улучшение морфологической картины, но, тем не менее, для внесения в рекомендации данных пока недостаточно [24 НАСГ].
При сочетании НАЖБП и инсулинорезистентности возможно назначение метформина на 3 – 6 месяцев (после оценки индекса HOMA). Появились данные и о противоопухолевой активности метформина в отношении гепатоцеллюлярного рака [25 НАСГ].
Заключение
Отсутствие эффективных лекарственных препаратов, позволяющих радикально решить проблему НАЖБП определяет важность ранней диагностики заболевания до развития значимого фиброза печени.
Появление неинвазивных методов дало возможность быстро, эффективно и безопасно проводить комплексное обследование в отношении патологии печени, что открывает возможности своевременного начала адекватной терапии и, в конечном счете, улучшает выживаемость и прогноз.
Эластометрия печени с функцией CAP и панель ФиброМакс представляют собой универсальный инструмент как для углубленного обследования, так и для скрининга в группах риска, динамического наблюдения и оценки эффективности терапии. Среди пациентов, обращающихся за амбулаторной помощью к терапевту, эндокринологу, кардиологу и другим врачам большую долю составляют именно пациенты, нуждающиеся в таком скрининге: это больные с ожирением, сахарным диабетом, артериальной гипертонией, метаболическим синдромом. Не всегда таких пациентов целесообразно направлять в стационар для проведения пункции печени, и не всегда рутинные методы обнаруживают истинное состояние проблемы, а использование панели ФиброМакс и эластометрии печени может быстро и эффективно ответить на многие вопросы.
В заключение хотелось бы сказать, что панель ФиброМакс рекомендована Всемирной организацией здравоохранения, Европейской и Американской ассоциацией по изучению болезней печени, Азитатско-Тихоокеанской ассоциацией по изучению печени, а также Российского общества по изучению печени и Российской гастроэнтерологической ассоциацией [17 НАСГ,26 НАСГ,27 НАСГ,28 НАСГ,29 НАСГ].
Список источников
- Briohny W. Smith & Leon A. Adams. Non-alcoholic fatty liver disease. Critical Reviews in Clinical Laboratory Sciences, 2011, 8: 97 — 113
- Бакулин И. Г., Сандлер Ю. Г., Винницкая Е. В., Кейян В. А., Драпун С. В. Оценка стеатоза печени с помощью неинвазивного метода: миф или реальность? Доктор.Ру. Гастроэнтерология, 2015, 12: 57-64.
- Бакулин И.Г., Сандлер Ю.Г., Кейян В.А., Ротин Д.Л. Новый неинвазивный метод оценки стеатоза при хронических заболеваниях печени. Терапевтический архив, 2016; 88(2): 49-57.
- Драпкина О.М., Ивашкин В.Т. Эпидемиологические особенности неалкогольной жировой болезни печени в России // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2014. № 4. С. 32–38.
- Musso G., Gambino R., Cassader M., Pagano G. Meta-analysis: natural history of non-alcoholic fatty liver disease (NAFLD) and diagnostic accuracy of non-invasive tests for liver disease severity. Ann Med. 2011 (43): 17–49.
- Fassio E1, Alvarez E, Domínguez N, Landeira G, Longo C. Natural history of nonalcoholic steatohepatitis: a longitudinal study of repeat liver biopsies. Hepatology. 2004 Oct;40(4):820-6.
- Compare D, Coccoli P, Rocco A et al. Gut–liver axis: the impact of gut microbiota on non alcoholic fatty liver disease. Nutr Metab Cardiovasc Dis, 2012 (22): 471–476
- Day CP. Genetic and environmental susceptibility to non-alcoholic fatty liver disease. Dig Dis,2010, 28(1): 55–60.
- Chalasani N, Younossi Z, Lavine JE, Diehl AM, Brunt EM, Cusi K, Charlton M, Sanyal AJ. The diagnosis and management of non-alcoholic fatty liver disease: practice Guideline by the American Association for the Study of Liver Diseases, American College of Gastroenterology, and the American Gastroenterological Association. Hepatology, 2012; 18 — 23.
- Musso G., Gambino R., Cassader M., Pagano G. Meta-analysis: natural history of non-alcoholic fatty liver disease (NAFLD) and diagnostic accuracy of non-invasive tests for liver disease severity. Ann Med. 2011;43: 51–62.
- Бакулин И.Г., Сандлер Ю.Г., Кейян В.А., Ротин Д.Л. Новый неинвазивный метод оценки стеатоза при хронических заболеваниях печени. Терапевтический архив. 2016; 88(2): 49-57.
- Poynard T, Muntenau M, Morra R, Ngo Y, Imbert-Bismut F, Thabut D, Messous D, Massard J, Lebray P, Moussalli J, Benhamou Y, Ratziu V. Methodological aspects of the interpretation of non-invasive biomarkers of liver fibrosis: a 2008 update. Gastroenterol. Clin. Biol. 2008;32:6 Suppl 1.
- Stasi C, Milani S. Non-invasive assessment of liver fibrosis: Between prediction/prevention of outcomes and cost-effectiveness. World J. Gastroenterol. 2016;22:4.
- Poynard T, Ratziu V, Naveau S, Thabut D, Charlotte F, Messous D, Capron D, Abella A, Massard J, Ngo Y, Munteanu M, Mercadier A, Manns M, Albrecht J. The diagnostic value of biomarkers (SteatoTest) for the prediction of liver steatosis. Comp Hepatol 2005;4:None.
- Jacqueminet S, Lebray P, Morra R, Munteanu M, Devers L, Messous D, Bernard M, Hartemann-Heurtier A, Imbert-Bismut F, Ratziu V, Grimaldi A, Poynard T. Screening for liver fibrosis by using a noninvasive biomarker in patients with diabetes. Clin. Gastroenterol. Hepatol. 2008;6:7.
- Бакулин И.Г., Сандлер Ю.Г., Винницкая Е.В., Кейян В.А., Родионова С.В., Ротин Д.Л. Сахарный диабет и неалкогольная жировая болезнь печени – грани сопряженности. Терапевтический архив. 2017. Т. 89. № 2. С. 59-65. 10.17116/terarkh201789259-65
- Клинические рекомендации EASL–EASD–EASO по диагностике и лечению неалкогольной жировой болезни печени. Journal of Hepatology 2016 том 64 | 1388–1402
- Van Wagner LB, Koppe SW, Brunt EM, Gottstein J, Gardikiotes K, Green RM, Rinella ME.Pentoxifylline for the treatment of non-alcoholic steatohepatitis: a randomized controlled trial. Ann Hepatol 2011; 10: 277–86.
- LaBrecque DR, Abbas Z, Anania F, Ferenci P, Khan AG, Goh KL, Hamid SS, Isakov V, Lizarzabal M, Penaranda MM, Ramos JF, Sarin S, Stimac D, Thomson AB, Umar M, Krabshuis J, LeMair A. Review Team. World Gastroenterology Organisation global guidelines: Nonalcoholic fatty liver disease and nonalcoholic steatohepatitis. J Clin Gastroenterol 2014; 48: 467–73.
- Sanyal AJ, Chalasani N, Kowdley KV, McCullough A, Diehl AM, Bass NM, et al. Pioglitazone, vitamin E, or placebo for nonalcoholic steatohepatitis. N Engl J Med 2010;362:1675–1685
- Lindor KD, Kowdley KV, Heathcote EJ, Harrison ME, Jorgensen R, Angulo P, et al. Ursodeoxycholic acid for treatment of nonalcoholic steatohepatitis: results of a randomized trial. Hepatology 2004;39:770–778
- Dufour JF, Oneta CM, Gonvers JJ, Bihl F, Cerny A, Cereda JM, et al. Randomized placebo-controlled trial of ursodeoxycholic acid with vitamin E in nonalcoholic steatohepatitis. Clin GastroenterolHepatol 2006;4:1537–1543.
- Leuschner UF, Lindenthal B, Herrmann G, Arnold JC, Rossle M, Cordes HJ, et al. High-dose ursodeoxycholic acid therapy for nonalcoholic steatohepatitis: a double-blind, randomized, placebo-controlled trial. Hepatology 2010;52:472–479
- Neuschwander-Tetri BA, Loomba R, Sanyal AJ, Lavine JE, Van Natta ML, Abdelmalek MF, Chalasani N, Dasarathy S, Diehl AM, Hameed B, Kowdley KV, McCullough A, Terrault N, Clark JM, Tonascia J, Brunt EM, Kleiner DE, Doo E, NASH Clinical Research Network. Farnesoid X nuclear receptor ligand obeticholic acid for non-cirrhotic, non-alcoholic steatohepatitis (FLINT): a multicentre, randomised, placebo-controlled trial. Lancet 2015;385:956—65.
- Loomba R, Lutchman G, Kleiner DE, Ricks M, Feld JJ, Borg BB, Modi A, Nagabhyru P, Sumner AE, Liang TJ, Hoofnagle JH. Clinical trial: pilot study of metformin for the treatment of non-alcoholic steatohepatitis. Aliment Pharmacol Therapeut 2009; 29: 172–82.
- Hepatitis C guidance: AASLD-IDSA recommendations for testing, managing, and treating adults infected with hepatitis C virus. Hepatology 2015;62:3
- WHO. Guidelines for the Screening, Care and Treatment of Persons with Hepatitis C Infection book 2014
- Shiha G. Liver fibrosis: consensus recommendations of the Asian Pacific Association for the Study of the Liver (APASL). Hepatol Int 2009;3:2
- Ивашкин В.Т., Маевская М.В., Павлов Ч.С. и др. Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2016. № 2. С. 24–42.
Всего комментариев: 0